Поджелудочная железа – орган, ответственный за процесс пищеварения благодаря своей ферментативной активности, а также за уровень глюкозы в крови, синтезируя инсулин. Любые нарушения, которые происходят в органе, негативно отражаются на функциональности организма. Одним из самых опасных заболеваний, которое может настигнуть человека, является рак поджелудочной железы. Код заболевания по МКБ 10 – С25.
Патологический процесс характеризуется образованием злокачественных опухолей в тканях железы. Сначала раком поражается только слизистая. В процессе разрастания опухоли, раковые клетки поражают более глубокие слои органа. По статистике, 8-10 человек на 100 тысяч населения сталкиваются с заболеванием. Больше половины случаев – лица старше 70 лет. Прогнозы по сроку жизни при данном заболевании зависят от возраста больного, стадии патологического процесса, наличия метастазов.
[contents]
Причины развития заболевания
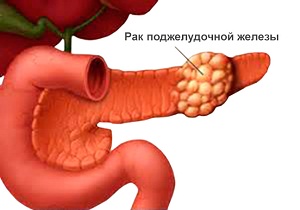
Назвать конкретную причину развития злокачественных опухолей в поджелудочной железе специалисты пока не могут.
Была выявлена взаимосвязь между возникновением болезни и влиянием некоторых предрасполагающих факторов:
- сахарный диабет;
- хронический панкреатит;
- курение;
- перенесенные операции на ЖКТ;
- аденоматозный полипоз наследственного характера;
- болезнь Гиппеля-Линдау;
- возраст старше 60 лет.
Виды и симптомы патологии
Выделяют несколько разновидностей рака поджелудочной:
- протоковая аденокарцинома (75-90% случаев);
- гигантоклеточная аденокарцинома (5-6%);
- железисто-плоскоклеточный рак (3-4%);
- муцинозная аденокарцинома (1-3%).
К более редким формам злокачественных образований относятся инсулиномы, гастриномы, глюкаганомы.
Клинические проявления рака зависят от локализации опухоли, стадии злокачественного процесса. Как правило, первые симптомы рака поджелудочной железы проявляются, когда новообразование уже достаточно распространилось в организме.
Узнайте о норме гемоглобина у женщин по возрасту, о симптомах и причинах отклонения показателей.
Как делают МРТ гипофиза с контрастом и что показывают результаты исследования? Ответ прочтите в этой статье.
На начальных стадиях болезни ее наличие можно заподозрить по отличительным признакам:
- если опухоль находится в головке железы – болевые ощущения в эпигастрии, потеря веса, наличие жира в испражнениях;
- при раке тела и хвоста органа снижается вес, появляется боль в животе.
Преобладают, как правило, поджелудочно-кишечные симптомы. Это связано с тем, что образование разрастается около отделов пищеварительной системы.
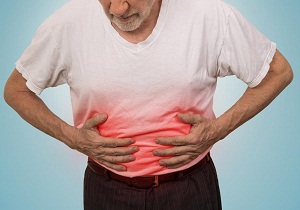
Характерные признаки рака поджелудочной железы:
- болевой синдром в области живота (80% случаев);
- потеря аппетита;
- метеоризм;
- тошнота;
- жир в стуле;
- темная моча;
- светлый кал.
Системные проявления заболевания:
- резкая потеря веса;
- повышенный уровень глюкозы;
- зуд по телу;
- желтуха;
[note]На заметку! Некоторые разновидности опухолей могут вызывать появление потливости, головокружение, повышенную жажду, учащенный диурез, гиперемию кожи лица.[/note]
Диагностика
Из-за отсутствия симптоматики на ранней стадии выявить рак очень сложно. Только в 30% случаев выявляют опухоли в начале их формирования. Диагностика злокачественных патологий должна быть комплексной, включать в себя опрос и осмотр пациента, лабораторные анализы, инструментальные методы исследования.
Лабораторная диагностика включает:
- Общий и биохимический анализ крови;
- Определение онкомаркеров. СА-19-9 определяют при решении оперировать опухоль, на ранней стадии он не выявляется. Раковый эмбриональный антиген и СА-125 обнаруживают у 50% больных. CF-50, СА-242, СА-494 определяют на поздних стадиях рака.
Инструментальные исследования:
- эндоскопическая ультрасонография;
- УЗИ;
- КТ, МРТ;
- лапароскопия.
При подозрении на развитие ракового процесса в поджелудочной нужно провести гистологическую верификацию. Гистология дает возможность дифференцировать аденокарциному от других раковых образований (лимфомы, рака островковых клеток). Прогноз и тактика лечения при разных видах опухоли будут существенно отличаться.
Общие правила и методы лечения
У большинства заболевших есть симптомы анорексии и нарушения всасывания питательных веществ, поэтому им рекомендуется перейти на питание с повышенным содержанием белков и жиров. Среди медикаментозных методов на сегодняшний день широко применяют химиотерапию.
Лекарства, угнетающие рост злокачественных клеток:
- Семустин;
- Гемцитабин;
- Фторурацил.
Может быть комплексное назначение химиопрепаратов. Доза и длительность лечения рака поджелудочной железы определяется размерами новообразования, стадией рака, клиническими симптомами болезни. К сожалению, при метастазировании опухоли химиотерапия малоэффективна.
В качестве паллиативной терапии применяют средства, направленные на купирование симптомов рака. Для восстановления тока желчи назначают прием Фенобарбитала, Холестирамина. При ферментативной недостаточности поджелудочной железы – Панкреатин, Фестал, Амилаза.
Хирургическое вмешательство, как правило, проводят радикальным путем. Зачастую удаляется железа полностью, желчный пузырь с протоками и другие пораженные раком ткани. Летальный исход после таких операций около 15%. В 10% случаев наблюдается 5-летняя выживаемость. Хирургическое вмешательство не всегда оправдано, чаще к нему прибегают, если обнаруживается рак головки поджелудочной железы.
Выживаемость и прогноз
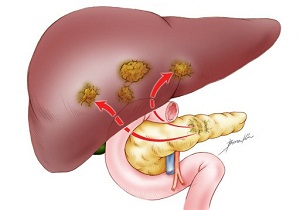
На прогноз при данном заболевании влияет много факторов. Это агрессивная злокачественная патология, которая по количеству смертельных исходов находится на 4 месте. Опухоль склонная к быстрому прогрессированию и метастазированию на другие органы по причине связи поджелудочной железы лимфатическими путями.
Если стадия операбельная, то шансы выживаемости больного увеличиваются. Если рак выявлен на 3-4 стадии, то летальный исход наступает в течение 6-7 месяцев. После проведения операции с применением комбинированного лечения можно увеличить продолжительность жизнь пациента на некоторое время.
Выживаемость на разных стадиях рака:
- 1 стадия – показатель составляет 50% после операции. Пятилетняя выживаемость выявляется у трети пациентов. В случае применения других видов лечения длительность жизни составляет не более 6-12 месяцев.
- 2 стадия – 10% летальных исходов связаны с осложнениями после операции. 5-летняя выживаемость сохраняется только в 8% случаев. При полном удалении поджелудочной железы, а также других частей ЖКТ, около половины пациентов умирают в течение года.
- 3 стадия – метастазы распространены на ближайшие органы, и опухоль, как правило, не операбельна. Паллиативное лечение помогает продлить жизнь пациента на 7-12 месяцев.
- 4 стадия – заболевание протекает с распространением метастазов в брюшной полости, костях, мозге, с тяжелой интоксикацией. Прогноз неблагоприятный. Только 5% пациентов живут больше года. В остальных случаях продолжительность жизни составляет от нескольких недель до нескольких месяцев.
Как принимать Йодомарин 200 для предупреждения заболеваний щитовидной железы? У нас есть ответ!
Эффективные методы лечения диабетической ангиопатии нижних конечностей собраны в этой статье.
На странице http://vse-o-gormonah.com/vnutrennaja-sekretsija/nadpochechniki/opuholi-u-zhenshin.html узнайте о симптомах опухоли надпочечников у женщин, о методах лечения и удаления образований.
Профилактические рекомендации
Специфических мер профилактики рака не существует. Чтобы максимально снизить риски возникновения злокачественных процессов в поджелудочной, необходимо:
- отказаться от вредных привычек;
- своевременно выявлять и лечить заболевания поджелудочной железы;
- правильно питаться;
- контролировать и при необходимости корректировать уровень глюкозы при сахарном диабете и склонности к заболеванию;
- ежегодно проходить осмотр у эндокринолога.
[note]Рак поджелудочной железы – опасное заболевание, которое в большинстве случаев имеет неблагоприятный прогноз выздоровления. Важно всегда следить за своим здоровьем, своевременно проходить диагностику, лечить обнаруженные нарушения в организме.[/note]
Рак поджелудочной железы – одна из трудно диагностируемых и плохо поддающихся лечению опухолей. Какие симптомы должны стать поводом для обращения к врачу и полноценного обследования? Ответ узнайте из нижеследующего видео:













