Какой орган вырабатывает инсулин? Наверняка большинство знает ответ на вопрос, но особенности процесса и функции гормона-накопителя известны не всем. Продуцирование биоактивного вещества не только предупреждает развитие обменной патологии – сахарного диабета, но и влияет на другие важные процессы.
Секреция инсулина происходит в поджелудочной железе – достаточно крупном органе пищеварительной системы. Полезно знать, какие факторы нарушают секрецию регулятора, от уровня которого зависит концентрация глюкозы в крови. Полезная информация заинтересует всех, кто желает дольше сохранить функциональность эндокринной системы для активности и здоровья в любом возрасте.
[contents]
Общая информация о поджелудочной железе и секреции биоактивных веществ
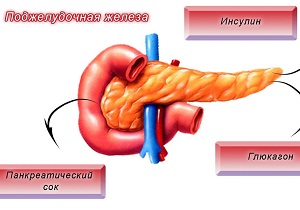
ПЖ – важный элемент эндокринной системы. Орган находится в брюшной полости, за желудком, в области эпигастрия. При заболеваниях ПЖ дискомфорт ощущается под левым ребром.
Поджелудочная состоит из трех отделов: тела, головки с крючковидным отростком и хвоста. Панкреатические островки продуцируют гормоны. В G- клетках происходит секреция гастрина, в А-клетках – глюкагона, в бета-клетках – инсулина, в ПП клетках – панкреатического полипептида для снижения эффектов холецистокинина. Основная часть структур осуществляет экзокринную функцию (выводит секрет для активизации процесса пищеварения в просвет 12-перстной кишки) и меньшая часть элементов ПЖ (панкреатические островки) – эндокринную: синтезирует биоактивные вещества.
Инсулин – пептидный гормон, в составе которого – 51 аминокислота. Недостаток важного регулятора приводит к развитию гипергликемии (высокие показатели сахара крови), повышенный инсулин в крови – к гипогликемии (низкой концентрации глюкозы). Критические показатели могут спровоцировать развитие гипер- либо гипогликемической комы и летальный исход.
ПЖ вырабатывает гормон-накопитель двух видов: активный и неактивный (проинсулин). После секреции оба вида регуляторов подвергаются специфической трансформации в комплексе Гольджи: ферменты распределяют новую структуру на два вещества: С-пептид и непосредственно инсулин. Гормон накапливается в секреторных гранулах, выделяется в кровь по мере необходимости.
Что такое изоэхогенное образование щитовидной железы и нужно ли лечить посторонние включения на органе? У нас есть ответ!
О функциях вилочковой железы в организме и о гормонах, вырабатываемых тимусом прочтите на этой странице.
Какие клетки продуцируют инсулин
Секреция важного гормона-накопителя происходит в специфических структурах – островках Лангерганса. Зоны выработки инсулина находятся не в определенной части ПЖ, а расположены в хаотичном порядке.
Бета-клетки панкреатических островков Лангерганса производят гормон инсулин, альфа-клетки – глюкагон. Оба вида биоактивных веществ дополняют действие друг друга: являются антагонистами. Роль инсулина – активизировать выработку специфических ферментов, поддерживать оптимальный уровень сахара, снижать концентрацию глюкозы. Функции глюкагона: уменьшение секреции пищеварительных ферментов, извлечение гликогена из клеток, увеличение концентрации глюкозы.
Поджелудочная железа – незаменимый орган, изменение структуры и функциональности которого мешает правильному течению многих физиологических процессов. Отмирание бета-клеток приводит к деструктивным процессам в ПЖ, останавливается выработка инсулина.
Последствия нарушения серьезные: развитие инсулинозависимого сахарного диабета (1 тип эндокринной патологии). Каждый день больной должен получать подкожно инъекции инсулина, чтобы расщепление глюкозы протекало в оптимальном режиме. Пропуск даже одного укола либо неправильное определение дозы с учетом ХЕ (количества углеводов) может привести к тяжелому нарушению углеводного обмена и опасным осложнениям.
[note]Примечание! Если человек на протяжении жизни часто потребляет углеводы, особенно «быстрые», то поджелудочная железа и бета-клетки активнее изнашиваются. На фоне постоянной перегрузки специфических структур происходит истощение зон, продуцирующих пептидный гормон-накопитель. Следствие – повышенная вероятность развития гипергликемии (сахарного диабета).[/note]
Можно ли усилить секрецию инсулина
К сожалению, нет препаратов, влияющих на уровень гормона-накопителя. При сохранении функциональной активности бета-клеток в островках Лангерганса организм сам регулирует, сколько инсулина нужно, чтобы уровень глюкозы оставался стабильным.
Чем больше углеводов поступает с пищей, тем активнее работает поджелудочная железа. Инсулиновый выброс отвечает потребностям организма для трансформации глюкозы в энергию для мышц и других структур. Именно инсулин помогает глюкозе проникать в клетки для достижения энергетического баланса.
Что будет, если важный компонент не проникает через клеточные мембраны? При нарушении процесса клетки голодают, неправильно функционируют, избыток глюкозы вновь поступает в кровь, что приводит к гипергликемии. Высокий уровень сахара провоцирует развитие осложнений в органах зрения, почках, печени, коже, сердечно-сосудистой системе. Обменные нарушения очень опасны для пациентов пожилого возраста, имеющих «букет» хронических болезней и ослабленный иммунитет.
Важные нюансы:
- при инсулинозависимой разновидности диабета (1 тип) ПЖ не может вырабатывать даже базальный (основной, долговременный) инсулин, для сохранения оптимальных показателей сахара во время ночного сна и между приемами пищи. Во время еды требуется еще большее количество гормона, отсутствие которого способно повысить показатели глюкозы до критических значений;
- при втором типе диабета бета-клетки островки Лангерганса функционируют, но производят недостаточное количество инсулина. Второй вариант – секреция пептидного гормона сохранена в достаточном количестве, но клетки малочувствительны к действию регулятора.
Факторы, негативно влияющие на выработку инсулина в крови:
- частые стрессы;
- заболевания поджелудочной железы;
- неправильное питание с преобладанием жирной и углеводистой пищи;
- резкое снижение иммунитета;
- наследственная предрасположенность;
- гестационный диабет у беременных;
- хронические патологии;
- гормональный сбой;
- избыточный вес, в том числе, морбидное ожирение.
Функции гормона — накопителя
Гормон-накопитель не только стабилизирует концентрацию глюкозы, но и дает несколько жизненно важных эффектов:
- усиливает поглощение аминокислот, синтез гликогена и белка в мышечных волокнах;
- ингибирует продуцирование глюкозы из внутреннего резерва организма;
- активизирует процесс липогенеза, участвует в стабилизации метаболизм жиров и углеводов;
- ускоряет утилизацию глюкозы;
- приводит в действие механизмы для распада белка в мышечной ткани;
- ускоряет синтез жирных кислот и полисахарида в гепатоцитах;
- активизирует трансформация глицерола в жировой клетчатке;
- уменьшает распад гликогена.
Узнайте о признаках геморрагической кисты яичника, о способах лечения и удаления образования.
Общие направления терапии и эффективные методы лечения гипоталамического синдрома пубертатного периода собраны в этой статье.
Перейдите по адресу http://vse-o-gormonah.com/vnutrennaja-sekretsija/gipotalamus/ozhirenie.html и прочтите о том, как лечить ожирение гипофизарного типа и не допустить развития осложнений.
Механизм действия
Основная функция пептидного гормона – нейтрализовать негативное влияние глюкозы, сохранить оптимальные показатели сахара крови. Важно, чтобы на каждом этапе физиологического процесса не было сбоев. Дефицит инсулина – фактор, мешающий оптимальному течению углеводного обмена.
Расщепление глюкозы – сложный процесс:
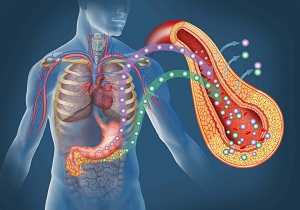
- вначале повышается проницаемость поверхностных структур – клеточных мембран для активного поглощения сахара;
- следующий этап – под влиянием инсулина глюкоза трансформируется в гликоген, запасы которого накапливаются в печени и мышцах. При физической и умственной активности организм расходует энергию из других источников, гликоген – в последнюю очередь;
- завершающий этап – снижение уровня глюкозы в крови.
Гипергликемия на протяжении длительного периода (уровень сахара держится на отметке 6,1 ммоль/л и выше) – признак развития сахарного диабета. Важно вовремя обратить внимание на четыре основных симптома обменной патологии: частое мочеиспускание, сильная жажда, слабое заживление ран, сухость слизистых. Нередко пациенты не обращают внимания на первые признаки диабета, поздно обращаются к эндокринологу. Для предупреждения критических показателей глюкозы нужно каждый год сдавать кровь на сахар, особенно при наличии лишнего веса и генетической предрасположенности: опасное хроническое заболевание выявлено у близких родственников.
[note]При нарушении секреции гормона, стабилизирующего концентрацию глюкозы, развивается негативный симптокомплекс со специфическими составляющими. При развитии сахарного диабета важно вовремя обратиться к эндокринологу, чтобы не пропустить дебют эндокринного заболевания. На приеме профильный специалист объясняет, какая железа вырабатывает инсулин, почему организм не усваивает глюкозу, что делать при 1 и 2 типе диабета. При наличии показаний врач подбирает оптимальную схему инсулинотерапии.[/note]
В нижеследующем видео больше полезной информации о том, какой орган вырабатывает инсулин, где находится железа и как обеспечивается выработка важного компонента:













